Sommaire
1. Définition
L’intubation est le cathétérisme de l’orifice glottique et de la trachée, par une sonde d’intubation semi-rigide dont l’extrémité émerge par la bouche (intubation orotrachéale), ou par le nez (intubation nasotrachéale).
2. Objectifs
- Assurer la liberté des voies aériennes
- Assurer des échanges gazeux satisfaisants
- Faciliter l'aspiration des sécrétions bronchiques
- Permettre une ventilation contrôlée
- Anesthésie générale
3. Matériel nécessaire
- Sondes d'intubations endotrachéales stériles à usage unique de différentes tailles :
- Sondes à ballonnet :
- Diamètre 7,5 - 9 mm : homme
- Diamètre 7 - 8 mm : femme
- Diamètre 6,5 - 7,5 mm : adolescent
- Diamètre 5 - 6,5 mm : enfant
- Sondes sans ballonnet :
- Les sondes sans ballonnet pour un diamètre intérieur inférieur à 5 millimètres, permettent d'éviter des lésions de la trachée
- Diamètre 4 - 5 mm : jeune enfant
- Diamètre 2,5 - 4 mm : nourisson
- Sondes à ballonnet :
- Laryngoscope
- 2 manches de laryngoscopes en état de fonctionnement :
- 1 manche long
- 1 manche court
- Lames courbes types Macintosh :
- Taille 3 et 4 : adulte
- Taille 2 : enfant
- Taille 1 : nourisson
- Lames droites type Miller pour les intubations difficiles :
- Taille 3 : adulte
- Taille 2 : enfant
- Taille 1, 0 et 00 : nourisson
- Piles et ampoules de rechange
- 2 manches de laryngoscopes en état de fonctionnement :
- Mandrin souple : permet de modifier la courbure de la sonde d'intubation
- Pince de Magill : permet de diriger la sonde endotrachéale dans le larynx et faciliter sa direction dans la trachée
- Lubrifiant hydrosoluble stérile
- Anesthésique local en spray (sur prescription médicale)
- Cordon / Sparadrap
- Stéthoscope
- Canule oropharyngée de type Guedel de taille adapté à la morphologie du patient
| Canule oro-pharyngée de type Guedel | ||||
| Age | Taille traditionnelle | Taille normalisée (cm) | Couleur | |
| Nouveau-né | 000 | 3,5 | Rose | |
| Nourrisson | 00 | 5 | Bleu | |
| Jeune enfant | 0 | 6 | Gris | |
| Enfant | 1 | 7 | Blanc | |
| Adolescent | 2 | 8,5 | Vert | |
| Adulte | 3 | 9 | Orange | |
| Adulte | 4 | 10 | Rouge | |
| Grand adulte | 5 | 11 | Violet | |
| Taille : distance entre le lobe de l'oreille et la commissure labiale | ||||
- Thérapeutiques anesthésiques prescrit pour l'induction rapide, prêt pour l'administration :
- Sédatif - Hypnotique
- Curare
- Matériel d'oxygénation :
- Source d'oxygène
- Ballon Autoremplisseur à Valves Unidirectionnelles : BAVU
- Masque adapté à la morphologie du patient
- Respirateur en état de marche et préréglé
- Raccord coudé : raccorde la sonde au respirateur
- Filtre antibactérien :
- Permet de prévenir une infection bronchopulmonaire
- En cas de vomissement, permet d'éviter la propagation du liquide gastrique dans le système de ventilation
- Système d'aspiration :
- Aspiration par dépression :
- Prise de vide
- Manomètre d'aspiration
- Réceptacle à usage unique
- Tuyaux
- Valve de commande manuelle de vide
- Sonde d'aspiration stérile de calibre adapté
- Solution de rinçage : eau stérile + désinfectant
- Aspiration par dépression :
- Nécessaire à l'habillage :
- Gans non stérile à usage unique
- Masque (bavette)
- Lunettes de protection
- Réniforme nettoyé et désinfecté ou à usage unique non stérile
- Sacs à élimination des déchets :
- Sac à élimination des déchets assimilés aux ordures ménagères (DAOM)
- Sac à élimination des déchets d'activités de soins à risques infectieux (DASRI)
- Nécessaire à l'hygiène des mains
- Solution détergente-désinfectante et chiffonnette
4. Procédure
4.1 Détection d'une intubation difficile
Une intubation est difficile pour un anesthésiste expérimenté lorsqu'elle nécessite plus de 10 minutes et/ou plus de deux laryngoscopies
4.1.1 Classes de Mallampati
Les classes de Mallampati est une classification que permet de prévoir la difficulté d'une intubation orotrachéale. Les classes 1 et 2 présagent d'une intubation a priori facile, les classes 3 et 4 d'une intubation complexe.
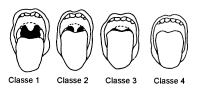
- Classe 1: toute la luette et les loges amygdaliennes sont visibles
- Classe 2: la luette est particulièrement visible
- Classe 3: le palais membraneux est visible
- Classe 4: seul le palais osseux est visible
4.1.2 Grades de Cormack
Les grades de Cormack est une classification que permet de prévoir la difficulté d'une intubation orotrachéale. Les grades 1 et 2 présagent d'une intubation a priori facile, les grades 3 et 4 d'une intubation complexe.
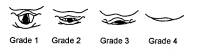
- Grade 1: toute la fente glottique est vue
- Grade 2: seule la partie antérieure de la glotte est vue
- Grade 3: seule l'épiglotte est visible
- Grade 4: l'épiglotte n'est pas visible
4.2 Préparation de l'environnement
- Placer le chariot d'urgence à proximité
- Eloigné le lit du mur
- Retirer la tête du lit
- Eloigner les meubles et les objets encombrants
4.3 Préparation du patient
- Informer le patient sur les modalités du soin
- Vérifier que le patient est sous surveillance électrocardioscopique, pour la surveillance de la pression artérielle, de la fréquence cardiaque, de la saturation pulsée de l'hémoglobine en oxygène (SpO2), et la capnographie
- Vérifier la présence et la perméabilité d'une voie d'abord veineuse pour l'administration des thérapeutiques
- Oter les prothèses : dentaire, oculaire, auditive, piercing (lèvre et/ou langue)
- Installer le patient en décubitus dorsal :
- Tête en position intermédiaire : ni en hyperextension, ni en flexion
- Mettre un coussin sous la nuque si besoin
4.4 Préparation du matériel
- Nettoyer et désinfecter le plan de travail
- Réaliser une hygiène des mains : friction hydro-alcoolique ou lavage simple des mains
- Regrouper et disposer l'ensemble du matériel nécessaire :
- Vérifier les dates de péremption
- Vérifier l'intégrité des emballages
- Ouvrir aseptiquement le matériel
- Vérifier le bon fonctionnement du matériel
- Vérifier l'étanchéité du ballonnet en injectant et réaspirant de l'air à l'aide d'une seringue stérile
- Lubrifier le mandrin et la sonde si besoin
4.5 Réalisation
- Préoxygénation du patient avec 100% d'oxygène (FiO2 : 100%) durant 3 à 5 minutes
- Administrer les thérapeutiques anesthésiques après ordre du médecin opérateur
Induction
L'induction de l'anesthésie est une perte rapide de conscience suivie d’une progression vers un niveau de narcose
- Thérapeutique n°1 : hypnotique (action sédative et endormissement)
- Thérapeutique n°2 : curare (myorelaxant qui entraîne une paralysie des muscles)
- Thérapeutique n°3 : morphinique (si nécessaire)
- Intubation par le médecin opérateur
Intubation
- Ouverture large de la bouche, avec ou sans effectuer la manoeuvre de Sellick
- Compression du cartilage cricoïde pour prévenir le risque de régurgitation du contenu gastrique et oesophagien vers le pharynx et l’inhalation bronchique
- Introduction du laryngoscope par la commissure labiale droite
- Refoulement de la langue à gauche
- Visualisation de l’épiglotte
- Visualisation de la glotte
- Traction du laryngoscope vers le haut, dans l’axe du manche
- Visualisation du larynx et des cordes vocales
- Introduction de la sonde d’intubation
- Gonflage du ballonnet en-dessous des cordes vocales : volume indiqué sur la sonde
- Retrait du laryngoscope et du mandrin si utilisé
- Maintien de la sonde d'intubation et raccordement au ballon d'insufflation
- Auscultation comparative des deux champs pulmonaires au stéthoscope :
- Similarité de l'intensité des deux murmures vésiculaires
- Fixation de la sonde à l'aide d'un cordon passant autour du cou ou du sparadrap fixé sur le visage
- Raccorder la sonde au filtre antibactérien puis au système de ventilation artificielle
- Faire une marque au feutre indélébile sur la sonde d'intubation au niveau de la lèvre : sert de repère
4.4 Finalisation
- Jeter les déchets
- Nettoyer, désinfecter et ranger le matériel
- Nettoyer et désinfecter le plan de travail
- Réaliser une hygiène des mains : friction hydro-alcoolique ou lavage simple des mains
- Notifications dans le dossier de suivi du patient :
- Date et heure de l'intubation
- Repère de la position de la sonde au niveau de l'arcade dentaire
- Réactions du patient et collaboration
- Réactions anormales, complications, incidents, accidents
- Faire une demande pour un contrôle radiologique :
- Vérification de la position de la sonde
- Vérification de l'absence de complications
5. Complications - Incidents - Accidents
- Inhalation de liquide gastrique
- Spasme laryngé
- Intubation oesophagienne
- Collapsus de reventilation : chez les personnes hypercapniques, risque d'une chute brutale de la pression artérielle dès que la ventilation du patient est correcte : prévention par perfusion d'un soluté de remplissage
- Arrêt cardiaque ou bradycardie par anoxie
- Blessure de la lèvre inférieure par écrasement contre l'arcade dentaire lors de l'introduction de laryngoscope
- Fractures dentaires
- Intubation sélective de la bronche droite : sonde trop enfoncée
- Lésion des cordes vocales
- Extubation accidentelle
- Echec de l'intubation
6. Surveillance
- Surveillance de la sonde d’intubation :
- Position à l'aide du repère à l'arcarde dentaire
- Pression du ballonnet
- Fixations
- Absence de fuites au niveau de la sonde et du circuit de ventilation
- Surveillance respiratoire :
- Observation des mouvements thoraciques : mêmes amplitudes et symétrie parfaite
- Auscultation des 2 champs pulmonaires : murmure vésiculaire clair et symétrique
- Qualité et quantité des sécrétions
- Paramètres vitaux : conscience, pression artérielle, fréquence cardiaque, fréquence respiratoire, amplitude respiratoire, saturation pulsée de l'hémoglobine en oxygène (SpO2), capnographie
Rédaction
Rédaction Espacesoignant.com
Référence
- Conférence d’experts. Intubation difficile [Internet]. Paris: Société Française d’Anesthésie et de Réanimation; 2006 [cité 6 août 2019]. Disponible sur: https://sfar.org/wp-content/uploads/2015/10/2_AFAR_Intubation-difficile.pdf
Illustration